こんにちは!札幌市の姿勢改善・腰痛改善パーソナルジム代表の山下です。
理学療法士がお伝えする腰痛改善講座です。今回は、【脊柱管狭窄症】に関してお話をしていきます。
悩まれる方が大変多い疾患であり、僕も病院にて沢山のヘルニアの患者様と出会ってきました。そんな経験をもとにお話をさせて頂きます。
本気で悩まれている方のためにかなり濃い内容で記事を作成しております。
読まれる方にはとても有益な内容となっております。
当店では
脊柱管狭窄症の
治療からリハビリ、再発予防までサポートします。
気軽にお問合せ下さい!

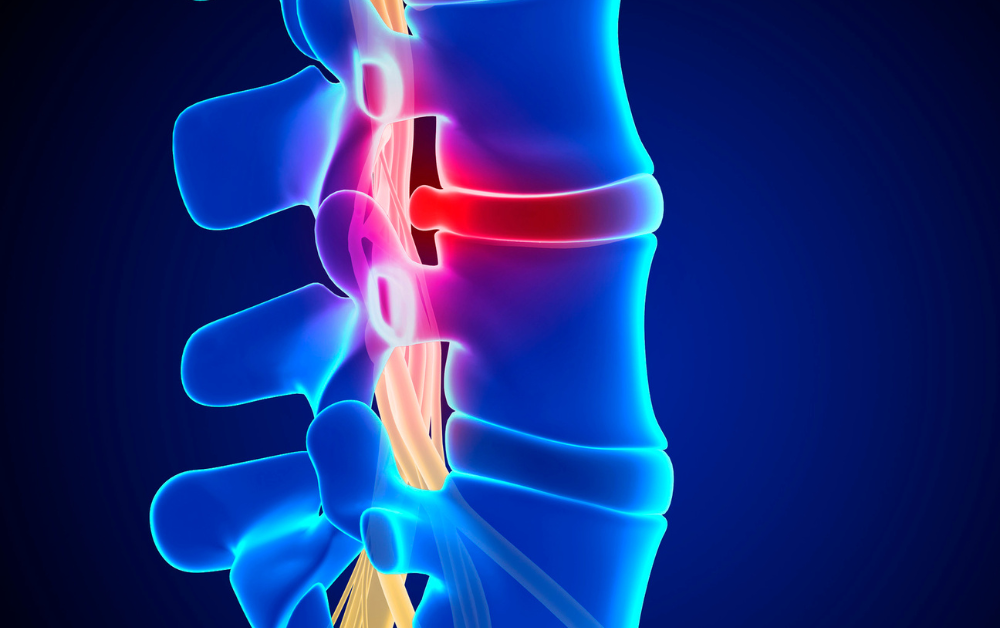
腰部脊柱管狭窄症とは
腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)は、中高年に多くみられる病気です。私たちのからだは20〜25歳頃にピークに達したあと、老化が始まります。脊椎でクッションの役目をしている椎間板も例外ではありません。年齢を重ねるにつれて老化が進み、腰痛や足の痺れの原因を作ります。
原因について
症状の原因は多岐にわたりますが、主に加齢や特定の疾患によって引き起こされます。 ここでは、脊柱管狭窄症の原因を詳しく説明していきます。
1. 加齢
加齢は脊柱管狭窄症の最も一般的な原因です。年齢とともに、脊柱管周囲の組織や構造に変化が生じるためです。以下の要素が加齢による変化に関連しています。
- 椎間板の変性: 椎間板は脊椎の骨と骨の間にある柔軟なクッションです。若い頃は水分を多く含み、弾力性がありますが、加齢とともに水分が減少し、弾力性が低下します。この結果、椎間板が薄くなり、骨同士の摩擦が増加し、脊柱管のスペースが狭くなります。
- 骨棘の形成: 骨棘(骨の突起)は、加齢に伴う椎間板の変性や関節の摩耗によって形成されます。これらの骨棘が脊柱管内に突出することで、神経が圧迫され、狭窄が進行します。
- 靭帯の肥厚: 脊柱管を取り囲む靭帯(特に黄色靭帯)は、加齢に伴って肥厚しやすくなります。この靭帯の肥厚が脊柱管内のスペースをさらに狭め、神経の圧迫を引き起こします。
2. 椎間板変性
椎間板変性は、椎間板が老化や損傷により劣化する状態を指します。この変性が進行すると、椎間板が薄くなり、脊柱管のスペースが狭くなります。また、変性した椎間板が周囲の神経に圧迫を加えることもあります。
- 椎間板ヘルニア: 椎間板の外側の繊維輪が破れ、内部の髄核が外に飛び出すことで神経が圧迫されます。これが脊柱管狭窄症の一因となります。

3. 脊椎すべり症
脊椎すべり症は、脊椎の一部が前方または後方に滑る状態を指します。この状態が脊柱管狭窄症を引き起こす主な原因の一つです。
- 分離すべり症: 脊椎の分離部分がすべることで脊柱管が狭くなります。
- 変性すべり症: 加齢や椎間板変性により、脊椎が不安定になり、滑りやすくなることがあります。
4. 脊椎の外傷
脊椎に外傷を負った場合、骨折や脱臼により脊柱管が狭くなることがあります。これにより、神経の圧迫が発生し、脊柱管狭窄症の症状が現れることがあります。
- 骨折: 脊椎の骨折が脊柱管の構造を変え、狭窄を引き起こす。
- 脱臼: 脊椎の脱臼が脊柱管を狭め、神経の圧迫を引き起こす。
5. 先天性の要因
一部の人々は先天的に脊柱管が狭いことがあります。これは遺伝的な要因によるものであり、若い頃から脊柱管狭窄症のリスクが高まります。
- 先天性狭窄: 生まれつき脊柱管が狭い人は、他の要因が加わると早期に脊柱管狭窄症を発症しやすくなります。
6. 脊椎炎や感染症
脊椎炎や感染症が脊柱管狭窄症の原因となることもあります。これらの疾患により、脊柱管内の組織が炎症を起こし、腫れや肥厚が発生します。
- 脊椎炎: 脊椎の炎症が原因で脊柱管が狭くなる。
- 感染症: 感染症により脊柱管内の組織が腫れ、狭窄が進行する。
7. 腫瘍
脊柱管内またはその周囲に腫瘍が発生することがあります。これが神経を圧迫し、脊柱管狭窄症の症状を引き起こします。
- 良性腫瘍: 良性の腫瘍でも大きくなると神経を圧迫する。
- 悪性腫瘍: 悪性の腫瘍は急速に成長し、脊柱管狭窄症を引き起こすことがあります。
脊柱管狭窄症の症状
脊柱管狭窄症(せきちゅうかんきょうさくしょう)は、脊柱管内の神経が圧迫されることで様々な症状を引き起こします。症状は圧迫される神経の部位によって異なり、軽度から重度までさまざまです。ここでは、脊柱管狭窄症の主な症状について詳しく説明します。
1. 腰痛
腰痛は脊柱管狭窄症の最も一般的な症状です。腰部の神経が圧迫されることで、腰に痛みが生じます。痛みの程度や性質は個人によって異なりますが、以下のような特徴があります。
- 鈍痛: 持続的な鈍い痛みが腰に感じられることが多いです。
- 鋭痛: 急な動作や長時間の立位・座位で鋭い痛みが生じることがあります。
- 疲労感: 長時間の立位や歩行で腰が疲れやすくなることがあります。

2. 下肢の痛みやしびれ
脊柱管狭窄症による神経圧迫は、腰だけでなく下肢にも影響を及ぼします。坐骨神経痛のような症状が現れることが多く、以下のような特徴があります。
- しびれ: 足やふくらはぎにしびれが生じることがあります。特に長時間座っていると症状が悪化することが多いです。
- 痛み: 足やふくらはぎに放散痛が現れることがあり、特に歩行時に痛みが増すことがあります。
- 灼熱感: 一部の患者は足やふくらはぎに灼熱感を感じることがあります。
3. 間欠跛行(かんけつはこう)
間欠跛行は、脊柱管狭窄症に特徴的な症状の一つです。長時間歩くと脚が痛みやしびれを感じ、しばらく休むと症状が改善します。以下のような特徴があります。
- 歩行距離の制限: 症状が進行すると、歩ける距離が短くなり、頻繁に休む必要があります。
- 症状の悪化: 階段を上る、坂道を歩くなどの活動で症状が悪化することがあります。
- 休息による改善: 座る、前かがみになる、休憩することで症状が一時的に改善することが多いです。
4. 筋力低下
神経圧迫が長期間続くと、下肢の筋力低下が生じることがあります。これは、神経が正常に機能しなくなるためです。
- 筋肉の萎縮: 長期間にわたり筋力低下が続くと、筋肉が萎縮し始めます。
- 歩行困難: 筋力低下により、歩行が困難になることがあります。
- バランスの悪化: 筋力低下が進行すると、転倒しやすくなることがあります。
5. 感覚異常
脊柱管狭窄症は感覚神経にも影響を及ぼすため、感覚異常が生じることがあります。
- 感覚鈍麻: 足やふくらはぎの感覚が鈍くなることがあります。
- 異常感覚: 針で刺されるような感覚、電気が走るような感覚などの異常感覚が生じることがあります。
6. 排尿・排便障害
重度の脊柱管狭窄症では、脊髄や馬尾神経(ばびしんけい)が強く圧迫されることで、排尿や排便に関する障害が生じることがあります。
- 排尿困難: 尿が出にくい、排尿回数が増えるなどの症状が現れることがあります。
- 失禁: 尿や便の失禁が生じることがあります。
- 便秘: 神経の機能低下により、便秘が生じることがあります。
脊柱管狭窄症の症状の進行
脊柱管狭窄症の症状は徐々に進行することが多く、初期の段階では軽度の腰痛やしびれのみが感じられることがあります。しかし、時間が経つにつれて症状が悪化し、日常生活に支障をきたすことが増えてきます。早期に診断し、適切な治療を行うことが重要です。
脊柱管狭窄症の診断
脊柱管狭窄症の診断は、患者の症状を正確に把握し、適切な治療を行うために非常に重要です。診断には、問診や身体検査、画像診断など複数の方法が用いられます。以下に、脊柱管狭窄症の診断方法について詳しく説明します。
1. 問診
まず、医師は患者から詳細な症状の情報を収集します。問診では、以下のような点について詳しく尋ねます。
- 症状の特徴: 痛みの部位、性質、持続時間、発症時期、悪化・改善の要因など。
- 日常生活への影響: 歩行や立ち上がりの困難さ、休息時の症状の変化など。
- 既往歴: 過去の外傷や手術、他の病気の有無など。
- 家族歴: 家族に同様の症状や脊椎関連の疾患があるかどうか。
2. 身体検査
問診の後、医師は身体検査を行い、症状の原因をさらに詳しく調べます。身体検査では以下のような方法が用いられます。
- 視診と触診: 患者の姿勢や脊椎の変形、筋肉の緊張状態などを観察します。
- 可動域テスト: 患者に腰や脚を動かしてもらい、痛みや可動域の制限を確認します。
- 神経学的検査: 反射テスト、筋力テスト、感覚テストなどを行い、神経の機能を評価します。
3. 画像診断
脊柱管狭窄症の確定診断には、画像診断が不可欠です。以下のような画像診断法が用いられます。
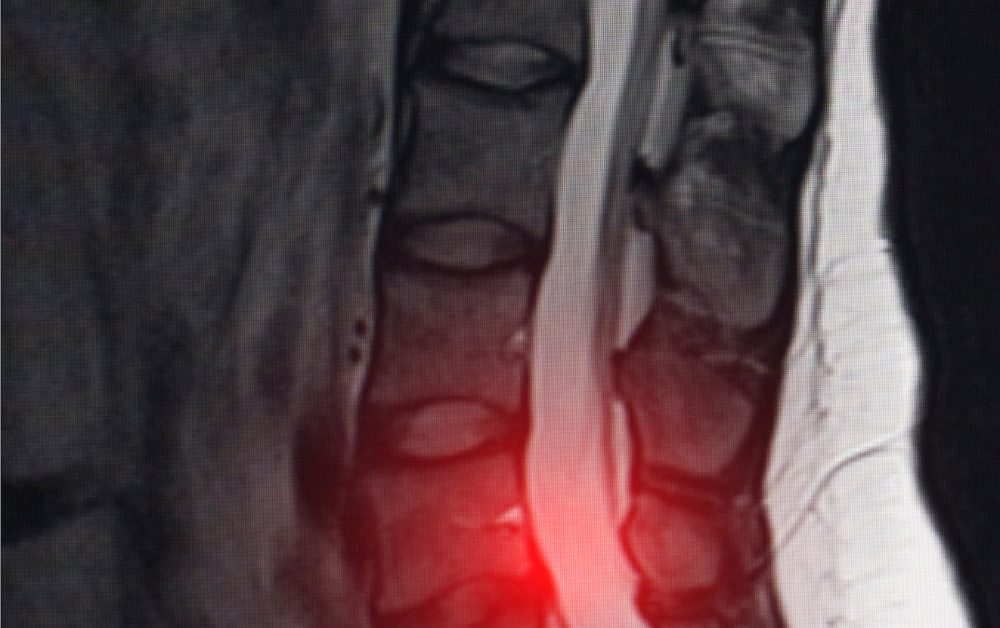
MRI(磁気共鳴画像法)
MRIは脊柱管狭窄症の診断に最も有用な画像診断法です。MRIは詳細な脊髄と周囲の組織の画像を提供し、以下の点を確認することができます。
- 脊柱管の狭窄の程度: 脊柱管がどの程度狭くなっているかを確認します。
- 神経の圧迫状態: 神経がどの部位でどのように圧迫されているかを評価します。
- 椎間板の状態: 椎間板ヘルニアや変性の有無を確認します。
- 軟部組織の評価: 靭帯や筋肉の異常も確認できます。
CTスキャン(コンピュータ断層撮影)
CTスキャンは骨の詳細な画像を提供するため、脊柱管狭窄症の診断にも有用です。以下の点を評価するために用いられます。
- 骨棘の形成: 骨棘がどの程度形成されているかを確認します。
- 椎骨の形状: 椎骨の変形やずれの有無を評価します。
- 脊椎すべり症: 脊椎が前後にずれているかどうかを確認します。
X線撮影(レントゲン)
X線撮影は脊柱管狭窄症の初期診断に用いられることが多いです。以下の点を確認します。
- 脊椎のアライメント: 脊椎の整列状態や変形を確認します。
- 椎間板の高さ: 椎間板の変性や高さの減少を評価します。
- 骨の異常: 骨折や骨棘の有無を確認します。
4. その他の検査
特定の症例では、追加の検査が必要になることがあります。
神経伝導検査
神経伝導検査は、神経の機能を評価するために行われます。この検査は、神経がどの程度ダメージを受けているかを確認するために行われます。
- 電気刺激: 神経に微弱な電気刺激を与え、その反応を測定します。
- 筋電図(EMG): 筋肉の電気活動を記録し、神経の異常を評価します。
脊髄造影検査
脊髄造影検査は、造影剤を脊柱管内に注入し、X線撮影を行う検査です。特に以下の点を評価するために用いられます。
- 神経の圧迫状態: 造影剤の流れから神経の圧迫部位を詳細に確認します。
- 脊柱管の形状: 脊柱管の形状や狭窄の程度を評価します。
脊柱管狭窄症の治療
脊柱管狭窄症の治療は、症状の重さや患者の生活の質に応じて、保存療法と外科的治療に分けられます。それぞれの方法について詳しく説明します。
保存療法
保存療法は、手術を行わずに症状を管理する方法で、脊柱管狭窄症の初期段階や軽度の症例に適用されます。以下のような方法があります。
1. 薬物療法
- 鎮痛薬: アセトアミノフェンやNSAIDs(非ステロイド性抗炎症薬)などの痛みを緩和する薬が使用されます。
- 筋弛緩薬: 筋肉の緊張を和らげるために使用されます。
- 抗うつ薬や抗けいれん薬: 慢性痛の緩和に有効な場合があります。
2. 物理療法
- 理学療法: 理学療法士の指導のもとで行うエクササイズやストレッチが含まれます。これにより、筋力を強化し、柔軟性を向上させることができます。
- 温熱療法と冷却療法: 温熱療法は血流を改善し、筋肉の緊張を和らげます。一方、冷却療法は炎症や腫れを抑える効果があります。
3. 運動療法
運動療法は、筋力を強化し、脊柱管への負担を軽減することを目的としています。以下のような運動が推奨されます。
- ストレッチング: 腰や下肢の筋肉を柔軟に保つためのストレッチ。
- 筋力強化: 腹筋や背筋を鍛えるエクササイズ。
- 有酸素運動: 歩行や水泳などの軽い有酸素運動が効果的です。
4. 姿勢改善
日常生活での姿勢を改善することも重要です。
- 正しい姿勢の保持: 座る、立つ、歩くときに正しい姿勢を保つことで、脊柱への負担を軽減します。
- エルゴノミクスの導入: 作業環境を整えることで、姿勢を改善し、負担を減らします。
5. 装具療法
- コルセットやサポーター: 腰や背中を安定させ、痛みを軽減するために使用されます。
外科的治療
保存療法で効果が得られない場合や、症状が重度で生活に支障をきたしている場合は、外科的治療が検討されます。以下は、一般的な手術方法です。
1. 椎弓切除術(ラミネクトミー)
- 手術内容: 椎弓(脊椎の後部の一部)を切除し、脊柱管内のスペースを広げる手術です。
- 効果: 神経の圧迫を解放し、痛みやしびれを軽減します。
2. 椎間孔拡大術(フォラミノトミー)
- 手術内容: 神経根が脊柱管を通る椎間孔を拡大し、神経の圧迫を解放する手術です。
- 効果: 神経の圧迫を解消し、下肢の痛みやしびれを軽減します。
3. 椎体間固定術(脊椎融合術)
- 手術内容: 隣接する椎骨を金属製のネジやプレートで固定し、脊椎の安定性を高める手術です。
- 効果: 脊椎の不安定性を解消し、神経の圧迫を防ぎます。
4. 内視鏡手術
- 手術内容: 内視鏡を使用して、小さな切開で行う手術です。従来の手術よりも侵襲が少なく、回復が早いです。
- 効果: 神経の圧迫を解消し、痛みやしびれを軽減します。
リハビリテーションとアフターケア
手術後のリハビリテーションは、回復を促進し、再発を防ぐために重要です。
1. 初期リハビリ
- 軽い運動: 手術後早期には、軽い歩行や簡単なエクササイズが行われます。
- 傷口のケア: 傷口の感染を防ぐためのケアが行われます。
2. 長期リハビリ
- 筋力強化: 筋肉の回復を促進するためのエクササイズが行われます。
- 柔軟性向上: ストレッチングや柔軟性を向上させるエクササイズが行われます。
- 姿勢矯正: 正しい姿勢を維持するためのトレーニングが行われます。
日常生活での管理
1. 生活習慣の改善
- 適度な運動: 定期的な運動は、筋力を維持し、症状の再発を防ぎます。
- 体重管理: 適正体重を維持することは、脊柱への負担を軽減します。
- 栄養バランスの取れた食事: 骨や筋肉を強化するために、カルシウムやビタミンDなどの栄養素を含む食事を心がけます。
2. 正しい姿勢の維持
- 座る時: 背筋を伸ばし、足を床につけるようにします。腰にサポートを入れると良いです。
- 立つ時: 背筋を伸ばし、均等に体重をかけるようにします。
- 寝る時: 硬めのマットレスを使用し、適切な姿勢で寝るようにします。
脊柱管狭窄症のセルフケア方法
脊柱管狭窄症は、日常生活でのセルフケアを通じて症状を管理し、進行を防ぐことが重要です。セルフケアには、運動、姿勢改善、生活習慣の見直しなどが含まれます。以下に、具体的なセルフケア方法を詳しく説明します。
1. 運動とストレッチ
ストレッチ
ストレッチは筋肉を柔軟に保ち、脊柱管にかかる圧力を軽減するのに役立ちます。
- ハムストリングストレッチ: 座った状態で片足を伸ばし、もう片方の足を曲げます。伸ばした足のつま先に向かって前屈し、10〜15秒間キープします。反対側も同様に行います。
- 腰部ストレッチ: 仰向けに寝て、両膝を胸に引き寄せ、10〜15秒間キープします。この動作を数回繰り返します。
筋力トレーニング
筋力を強化することで、脊柱管への負担を減らすことができます。
- 腹筋強化: 仰向けに寝て、膝を曲げた状態でゆっくりと頭と肩を上げます。腹筋に力を入れて、数秒間キープしてから元の位置に戻します。10回繰り返します。
- 背筋強化: うつ伏せに寝て、両腕と両脚を同時に持ち上げます。背筋に力を入れて、数秒間キープしてから元の位置に戻します。10回繰り返します。
有酸素運動
軽い有酸素運動は血流を改善し、全体的な健康を向上させます。
- ウォーキング: 毎日30分程度のウォーキングを行います。無理のないペースで歩き、痛みを感じたら休憩します。
- 水泳: 水中での運動は関節に負担をかけずに筋力を鍛えることができます。
2. 正しい姿勢の維持
座るとき
- 椅子の選び方: 背もたれがあり、腰をしっかりサポートする椅子を選びます。
- 座り方: 背筋を伸ばし、膝が腰と同じ高さになるように調整します。長時間座る場合は、1時間に1回は立ち上がって軽いストレッチを行います。
立つとき
- 姿勢: 背筋を伸ばし、肩をリラックスさせます。均等に体重を両足にかけるようにします。
- 立ち仕事: 長時間立つ場合は、片足を小さな台に乗せて腰の負担を軽減します。時々足を入れ替えます。
寝るとき
- マットレスの選び方: 硬めのマットレスを選び、脊柱が自然な形状を保つようにします。
- 寝姿勢: 仰向けで寝るか、膝を軽く曲げた横向きの姿勢が推奨されます。腰のサポートのために膝の間に枕を挟むと良いでしょう。
3. 生活習慣の見直し
体重管理
- 適正体重の維持: 適正体重を維持することで、脊柱にかかる負担を軽減します。バランスの取れた食事を心がけ、過剰な体重増加を防ぎます。
栄養バランス
- 骨と筋肉の健康: カルシウムやビタミンD、タンパク質を豊富に含む食事を摂取します。これにより骨や筋肉が強化され、脊柱のサポートが向上します。
- 抗炎症食品: 魚、ナッツ、フルーツ、野菜などの抗炎症効果のある食品を取り入れると、炎症を抑えることができます。
禁煙
- 禁煙の推奨: 喫煙は血流を悪化させ、脊柱管狭窄症の症状を悪化させる可能性があります。禁煙することで、血流が改善され、症状の進行を防ぐことができます。
4. 装具の使用
- 腰サポーター: 日常生活での動作をサポートし、腰への負担を軽減するために使用します。
- クッション: 椅子に座る際に使用することで、腰のサポートを強化し、痛みを軽減します。
5. 生活環境の改善
家具の配置
- 動きやすい配置: 家具の配置を見直し、日常生活での動作がスムーズに行えるようにします。例えば、頻繁に使用する物を手の届く範囲に置くなど。
仕事環境
- エルゴノミクスの導入: 仕事環境を整えることで、姿勢を改善し、脊柱への負担を軽減します。例えば、調整可能な椅子やデスクを使用するなど。
当店 ベストフィードの体験の流れ
①姿勢チェック
写真撮影や直接お客様の肩甲骨や骨盤のチェック、また腕を上げる動作や身体を捻る動きなどに問題がないかどうかチェックし、お客様のお身体に対する課題を出していきます。
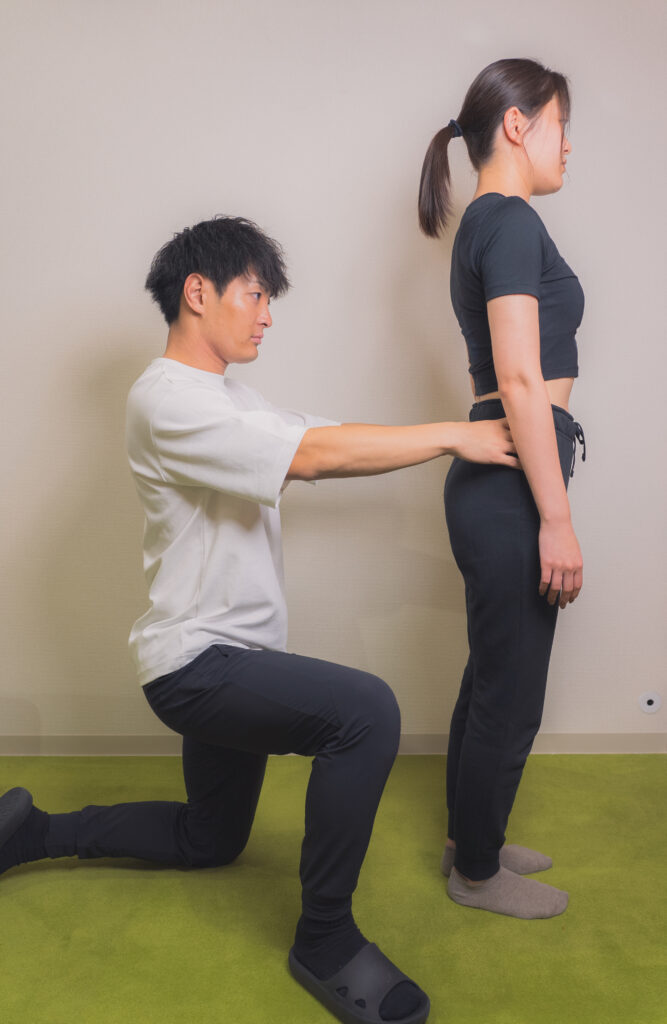
②整体・ストレッチ
姿勢チェックを基に、固くなっている筋肉をトレーナーが整体・ストレッチをして伸ばしていきます。バキバキ整体のような痛みが伴うようなものではなく、リラックスして受けてもらえるものになります!

③トレーニング
整体・ストレッチで身体が動かしやすくなったら弱い筋肉や機能低下が起きている筋肉に対して簡単なトレーニングを行い、お客様の課題を解決していきます。
家でも行えるように動画を撮影して自主トレを作成します。
当ジム ベストフィードは姿勢・腰痛改善パーソナルジムであり、理学療法士を持ったトレーナーがあなたの体をチェックし、運動を徹底指導します。
- 猫背で腰痛を感じている
- 反り腰で悩んでいる
- 疲れが取れにくい
- 運動習慣をつけたい
- 自分に合った運動が知りたい人
このようなお悩みがある方はぜひ当店にいらっしゃって下さい!
お申し込みはweb、公式LINE、インスタDMより可能です!
【姿勢・腰痛改善パーソナルジム ベストフィード】
●〒004-0031 北海道札幌市厚別区上野幌1条2丁目6-10
090-7656-2345
Instagramアカウント:@best___feed__gym
ベストフィードについて

姿勢改善・腰痛改善に強いパーソナルジムです
札幌厚別にある姿勢改善・腰痛改善パーソナルジムです。
反り腰や猫背などの姿勢に悩む方やその不調に悩む方を【整体+パーソナルトレーニング】にて改善させます。
理学療法士を持つトレーナーがいるので安心して通うことが出来ます。当店は個別・予約制のプライベートジムですので周りの目を気にすることなくトレーニングが可能です。お子様連れでも安心して一緒に通うことが出来ますので産前産後の腰痛で悩まれている方も来店。
入会者8割程度が女性になりますので運動初心者の方も続けることが出来ています。皆様のご予約お待ちしております。
| ジム名 | ベストフィード |
|---|---|
| 責任者 | 山下裕太 |
| 住所 | 〒004-0031 北海道札幌市厚別区上野幌1条2丁目6-10 |
| 電話 | 090-7656-2345 |
| メール | bestfeed.gym@gmail.com |
| URL | https://bestfeed-training.com/ |
| 営業時間 | 8時~23時 |
| 定休日 | 不定休 |












